Die radikale Prostatektomie
Auch heute noch der Behandlungsstandard bei Prostatakrebs
Die radikale Prostatektomie ist die Standardbehandlung bei Prostatakrebs. Sie beschreibt die chirurgische Entfernung der gesamten Prostata. Bei der radikalen Prostatektomie wird die Prostata, die unterhalb der Harnblase und oberhalb der Harnröhre und ihres Schließmuskels liegt, vom Chirurgen freipräpariert und entfernt.
Um den Harnabfluss aus der Harnblase sicherzustellen, muß der Blasenboden an die Harnröhre bzw. den Schließmuskel angenäht werden (siehe Abbildungen 1A bis 1C).
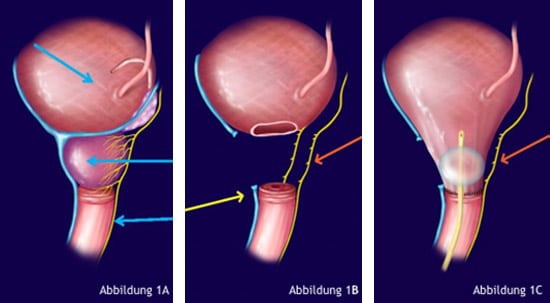
Die häufigsten Nebenwirkungen der radikalen Prostatektomie sind die erektile Dysfunktion und die Urininkontinenz. Verursacht werden diese Nebenwirkungen durch die Beschädigung wichtiger anatomischer Strukturen während der operativen Entfernung der Prostata.
Erektile Dysfunktion entsteht durch die Beschädigung des sogenannten neurovaskulären Bündels (NVB), einem Gefäß- und Nervengeflecht, welches in und auf der Prostata verläuft und für die Erektion des Penis verantwortlich ist.
Die Urininkontinenz, der unwillkürliche Verlust von Urin, entsteht durch die Beschädigung des Schließmuskels der Harnblase; diese ist nämlich eine komplexe längliche Struktur, die in der Prostata beginnt und sich bis zur Passage der Harnröhre durch den Beckenboden erstreckt.
In einfachen Schemata der radikalen Prostatektomie wird das NVB meist als „Kabelstrang“ dargestellt. In Wirklichkeit handelt es sich bei den NVB um ein äußerst komplexes Netzwerk aus kleinen und kleinsten Gefäßen und Nerven in und auf der Prostata – und ist somit während einer radikalen OP nicht zu erhalten. Abbildung 2A zeigt ein anatomisches Präparat des neurovaskulären Netzwerks, das auf Grund seiner feinen und diffusen Struktur auch „Aphrodites Schleier“ genannt wird. Abbildung 2B zeigt auf einem schematischen Querschnitt durch die Prostata die verschiedenen Anteile des NVB und seinen Verlauf auf- und in der Prostatakapsel.


Roboterassistierte radikale Prostatektomie (RARP)
(die DaVinci Operation)
Seit seiner Einführung im Jahr 2000 hat die roboterassistierte radikale Prostatektomie (RARP) die herkömmliche offene radikale Prostatektomie zunehmend abgelöst1.
Diese Entwicklung wurde jedoch nicht durch die besseren Ergebnisse der RARP beflügelt, sondern durch “radikale” Marketingmaßnahmen der Hersteller von Robotersystemen und von Krankenhäusern, die ein Robotersystem installiert hatten.

Viele Patienten sind heute davon überzeugt, daß die RARP die bessere Operationsmethode ist. Das ist aber keineswegs wissenschaftlich belegt. Während die RARP dazu beitragen kann, den Krankenhausaufenthalt und perioperative Komplikationen geringfügig zu verringern, haben mehrere Veröffentlichungen auf die höheren Impotenz- und Inkontinenzraten nach RARP hingewiesen.
Die Harvard Medical School kommt in ihrer Publikation2 “Prostate Knowledge” zu dem Schluss: Die roboterassistierte radikale Prostatektomie (RARP) ist nicht besser als die offene OP. Bester Garant für niedrige Komplikationsraten ist die Qualität des Chirurgen – nicht der Roboter!
Wie schonend ist die RARP?
(die DaVinci Operation)
Um einen ungestörten Zugang für die Roboterarme zur Prostata zu gewähren, muß der Inhalt des Bauchraumes, primär der Dünn- und Dickdarm, aus dem Zugangsweg entfernt werden. Dies geschieht bei der Da Vinci Operation, indem der Patient auf den Kopf gestellt wird. Bei dieser sogenannten “Trendelenburg” Positionierung wird der Patient mitsamt des OP-Tisches bis auf 45° in Kopftieflage gebracht (siehe Abbildung 4A). Dies ist insbesondere für alte, übergewichtige und kranke Patienten zusätzlich zur Narkose eine erhebliche Belastung, bei einer Operationsdauer von 2 bis 4 Stunden (ohne Komplikationen).
Stabile Lagerungshilfen sind notwendig, um den Patienten auf dem OP-Tisch zu fixieren um zu verhindern, daß er vom OP-Tisch gleitet. Dies kann zu Nerven-, Gelenk- und Muskelverletzungen führen. Ein Verrutschen des Patienten führt im Bereich der eingebrachten Roboterarme zu Einrissen und postoperativen Hernien. Muskelverletzungen können durch Rhabdomyolyse zu Nierenversagen, Herz-Arrythmien, Compartment Syndrom und anhaltenden Schmerzen führen. Durch die Kopftieflage kann es zu erhöhtem Augeninnendruck, Retinaablösung und Durchblutungsstörungen in den Sehnerven kommen, die zur Blindheit führen können. Darüber hinaus belastet die lange Kopftieflage das Herz-Kreislaufsystem und kann zur Schwellungen in der Luftröhre führen, die eine Re-Intubation nach der Narkose erforderlich macht.
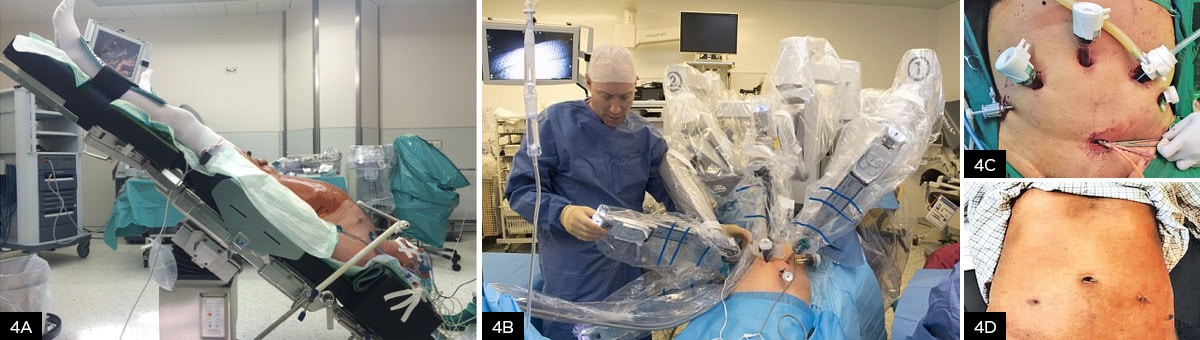
Abbildung 4: A Positionierung des Patienten während der RARP.
Doch was zeigen bereits vorhandene klinische Ergebnisse der RARP-Anwendung? Die kürzlich von Gardiner et al. publizierten Ergebnisse3 umfassen die ersten 12 Wochen nach einer RARP Operation und können somit zunächst nur Aussagen zur Kurzzeit-Toxizität der Behandlung treffen. Die Ärzte konnten zeigen, dass die Dauer der Operation kürzer war und es seltener zu intraoperativen Komplikationen kam, und damit auch zu weniger ungeplanten Einweisungen auf die Intensivstation. Auch war der Blutverlust geringer. Außerdem konnten die RARP-Patienten die Klinik früher verlassen als Patienten von regulären Prostataoperation. Die Ergebnisse zeigten auch, dass die Patienten einen Tag nach der Operation sowie nach einer Woche weniger Schmerzen angaben. Auch gaben sie eine höhere Lebensqualität an, im Vergleich zu einer radikalen Prostatektomie.
Bezüglich der Auswirkungen auf die Harnkontinenz und die Sexualfunktion waren in beiden Gruppen die Ergebnisse sowohl nach sechs Wochen als auch nach 12 Wochen vergleichbar. Die Harnkontinenz war nach der konventionellen Operation tendenziell besser, bei der Sexualfunktion war die roboterassistierte Operation leicht im Vorteil. Die Unterschiede wurden jedoch als statistisch nicht signifikant eingestuft.
Die Überlebenschancen konnten in dieser Studie nicht verglichen werden, da die erfasste Zeit nach der Therapie dafür zu kurz war. Der Anteil der positiven Randschnitte nach der RARP war mit 15 Prozent gegenüber 10 Prozent allerdings höher als bei der radikalen Prostatektomie ohne Roboterassistenz. Gleichzeitig wurden doppelt so viele Lymphknoten (6,5 versus 3,26) entfernt und der Anteil der positiven Lymphknoten war mit 4 versus 1 Prozent deutlich höher. Es bleibt also fraglich, ob der Vorteil dieser Therapie die Nachteile überwiegt.
Alternativen zur radikalen Therapie?
Warum radikal wenn es auch fokal und schonend geht?
Radikale Operationen gab es früher zuhauf. Frauen wurde die Brust abgeschnitten, Patienten mit Nierenkrebs die Niere entfernt. Berühmt und berüchtigt wurde der US-amerikanische Chirurg William Stewart Halsted4, der davon beseelt war, durch immer radikalere Operationen Frauen von Brustkrebs zu heilen. Dazu entfernte er nicht nur die Brust, sondern auch Teile der Brustwand und der Schulter und verstümmelte die betroffenen Frauen – unnötigerweise wie sich später herausstellte. Heute wird Brustkrebs fokal behandelt, durch Entfernung des Krebsherdes unter Erhalt der Brust. Und die Überlebensraten sind nicht schlechter sondern besser geworden. Auch bei Nierenkrebs wird meist nur noch der Tumor und nicht die ganze Niere entfernt.
Nur bei Prostatakrebs hat sich die schonende fokale Entfernung des Krebsherdes unter Erhalt der Prostata bisher nicht durchgesetzt. Man fragt sich warum. Eine wissenschaftlich fundierte Antwort darauf gibt es nicht.
Daß das radikale Herausschneiden von Krebs im gesunden Gewebe Krebs nicht heilen kann, ist seit langem bekannt. Zum Zeitpunkt der Entdeckung des Krebsherdes haben sich von diesem ausgehend schon seit Jahren einzelne Krebszellen im ganzen Körper verteilt, über Blut- und Lymphgefäße. Nur so ist zu erklären, daß nach der radikalen Prostatektomie, nach der ja der Prostatakrebs zusammen mit der Prostata aus dem Körper entfernt wurde, Jahre nach der Operation Rezidive und Metastasen auftreten. Und Rezidive sind nach radikaler Prostatektomie häufig, wie in den HAN Tables der Johns Hopkins Universität nachgelesen werden kann.
Doch auch die Entwicklung in der Urologie ist nicht stehengeblieben. Vorangetrieben durch Entwicklungen in der interventionellen Radiologie wurden in den letzten Jahren zunehmend schonendere aber nicht weniger effektive fokale Therapien für Prostatakrebs entwickelt . Die neuesten und zur Zeit vielversprechendsten Methoden sind sogenannte Elektroporationsmethoden wie IRE (Irreversible Elektroporation, NanoKnife®), mit denen Prostatakrebs ohne Inkontinenz und in den meisten Fällen ohne Impotenz behandelt werden kann.
