Was ist die Photodynamische Therapie?
Selektive Zerstörung von Krebszellen mit einem Farbstoff auf Chlorophyllbasis und Laserlicht, mit minimalen Nebenwirkungen.
Eine Lichttherapie, die photosensibilisierende Substanzen verwendet, um krankes Gewebe gezielt zu behandeln.
Bei der photodynamischen Therapie (PDT) werden natürliche Farbstoffe zusammen mit Licht verwendet, um Krebszellen schonend zu zerstören. Diese Farbstoffe werden “Photosensibilisatoren” (PS) genannt, weil sie von den Krebszellen aufgenommen werden und sie für Licht bestimmter Wellenlängen empfindlich machen.
Die photodynamische Therapie hat eine fast 100-jährige Geschichte und wurde bei einer Vielzahl von Tumoren erfolgreich eingesetzt. Oberflächliche Tumore der Haut, der Lunge, des Darms und der Harnblase sind besonders gut geeignet, da sie vom Licht leicht erreicht werden. Aber auch Tumore in festen Organen wie der Niere oder der Prostata können mit PDT behandelt werden.
Wie funktioniert die photodynamische Therapie?
Durch Licht aktivierte freie Radikale greifen die Krebszellen an und zerstören sie.
Wenn eine Krebszelle, die den Photosensibilisator absorbiert hat, dem Licht einer bestimmten Wellenlänge ausgesetzt wird, löst die Lichtenergie chemische Reaktionen aus, die reaktive Sauerstoffverbindungen erzeugen. Diese Sauerstoffverbindungen sind hochgiftig für die Zellen und führen zum Tod der Tumorzellen.
Im Allgemeinen werden Photosensibilisatoren zunächst von allen Zellen aufgenommen. Die Anreicherung von PS in Tumorzellen ist jedoch höher als in normalen Körperzellen, so dass die Konzentrationen in Krebszellen je nach Art des PS 10 bis 20 Mal höher sein können. Dementsprechend sterben bei der Bestrahlung des Gewebes mit Licht vor allem die Tumorzellen ab, während die normalen Zellen überleben.
Je nach Photosensibilisator und Art der Behandlung kann die PDT auch dazu verwendet werden, die Blutgefäße des Tumors durch eine vaskulär ausgerichtete photodynamische Therapie selektiv anzugreifen und so die für das Tumorwachstum erforderliche Blutversorgung zu reduzieren.
Darüber hinaus löst die PDT eine Immunreaktion gegen die Tumorzellen aus, weil die absterbenden Tumorzellen Tumorantigene freisetzen, die vom Immunsystem erkannt werden. Ähnlich wie bei Impfungen versetzen diese Tumorantigene die Killerzellen des Immunsystems in die Lage, Tumorzellen im Körper zu lokalisieren und zu zerstören.
Rufen Sie uns unter 069 50 50 00 980 jetzt an oder nehmen Sie per Kontaktformular Kontakt auf
Wie wird die photodynamische Therapie durchgeführt?
Licht einer bestimmten Wellenlänge ist der Schlüssel.
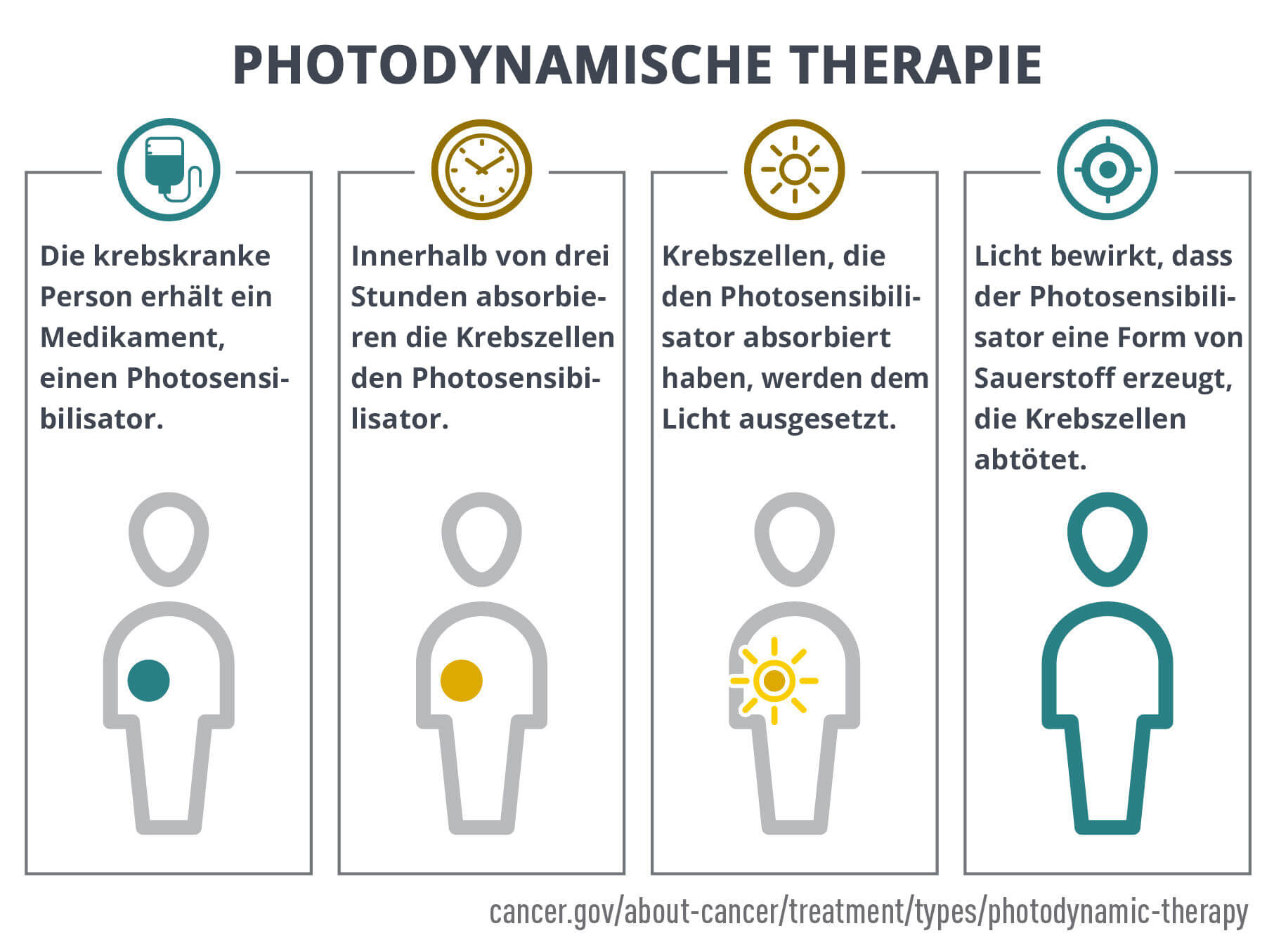
Die PDT ist ein zweistufiger Prozess. Zunächst wird der Photosensibilisator verabreicht, in der Regel durch eine intravenöse Infusion.
Drei Stunden nach der Verabreichung hat sich das PS in den Krebszellen angesammelt. Zu diesem Zeitpunkt hat das PS die normalen Zellen bereits durch Stoffwechsel- und Transportprozesse verlassen.
Im zweiten Schritt werden die Zellen mit Licht einer bestimmten Wellenlänge bestrahlt, das von den PS absorbiert wird. Dadurch wird das PS aktiviert und die Zelle zerstört. Da sich der PS selektiv in Krebszellen anreichert, wird in erster Linie der Tumor zerstört, während normales Gewebe und normale Zellen verschont bleiben.

Vorteile der photodynamischen Therapie
Das sanfte PDT-Verfahren bietet Patienten viele Vorteile.
- Die PDT zerstört in erster Linie die Tumorzellen und schont dabei normale Zellen und Gewebe.
- Darüber hinaus zerstört die PDT die Zellen ohne Erhitzung, anders als die weit verbreiteten thermischen Ablationstechniken wie die Radiofrequenzablation (RF-Ablation) und der hochenergetische fokussierte Ultraschall (HiFU). Infolgedessen bleiben bei der PDT die Gewebestruktur der Fasern und die interstitielle Matrix sowie Nerven und Gefäße erhalten.
- Dies ermöglicht die funktionelle Erhaltung der anatomischen Strukturen. Bei der Behandlung der Prostata bedeutet dies den Erhalt der Erektionsfähigkeit durch den Schutz des neurovaskulären Bündels, eines Gefäß- und Nervengeflechts an der Prostata, das bei der HiFU-Behandlung oder der chirurgischen Entfernung der Prostata zerstört wird.
- Der Blasenschließmuskel kann auch während der PDT-Behandlung erhalten bleiben, selbst wenn es zu einer teilweisen Infiltration durch Tumorgewebe kommt.
- Die PDT minimiert auch die Narbenbildung und induziert starke sekundäre Immuneffekte gegen Krebszellen.
Mögliche Nebenwirkungen der photodynamischen Therapie
Obwohl die PDT sehr schonend für den Patienten ist, können dennoch einige Nebenwirkungen auftreten.
Die Schädigung normaler Zellen durch die PDT ist zwar begrenzt, kann aber verbrennungsähnliche Symptome, Schwellungen, Schmerzen und Narbenbildung im Behandlungsbereich verursachen. Weitere mögliche Nebenwirkungen sind, je nach behandeltem Körperteil, folgende:
- Husten
- Schwierigkeiten beim Schlucken
- Magenschmerzen
- Schmerzen beim Atmen
- Kurzatmigkeit
- Hautprobleme wie Rötungen, Stechen, Schwellungen oder Juckreiz
Chlorin E6, ein photosensibilisierendes Medikament, wird zur Markierung von Krebszellen verwendet.
Photodynamische Therapie mit Chlorin E6 bei Prostatakrebs
Bei der PDT der Prostata werden mit Hilfe eines Steppers, eines Ultraschallwandlers im Rektum und einer perforierten Platte (Brachytherapie-Gitter) in regelmäßigen Abständen Lichtleiter durch den Beckenboden, das Perineum, in die Prostata eingeführt. Die Lichtleiter werden in der Regel in einem Abstand von 1 cm platziert, da das emittierte Laserlicht eine maximale Eindringtiefe von etwa 2 cm hat. Sie können fokal in den Teil der Prostata eingesetzt werden, in dem sich der Krebs befindet, oder sie können die gesamte Prostata abdecken, wenn der Tumor großflächig ist.
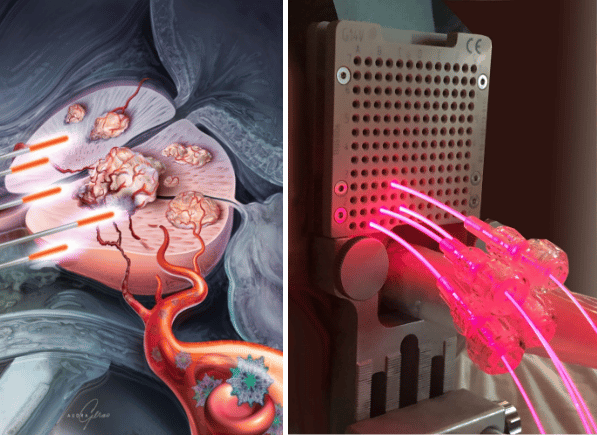
Der Photosensibilisator Chlorin E6 wird dem Patienten dann als Kurzinfusion injiziert. Diese photoaktive Substanz wird über den Blutkreislauf im ganzen Körper verteilt, reichert sich aber im Tumorgewebe bis zu 20 Mal stärker an als in gesunden Zellen. Bei der photodynamischen Therapie mit Chlorin E6 gegen Prostatakrebs werden die Tumorzellen mit monochromatischem rotem Laserlicht bestrahlt, wodurch die Krebszellen absterben.
Was ist Chlorin E6 und wie wirkt es?
Bei der Verwendung von Chlorin E6 bleiben gesunde Zellen weitgehend unbeeinflusst.
Chlorin E6 ist ein Photosensibilisator, der sich speziell im Tumorgewebe anreichert. Grünes Porphyrin wird aus Pflanzenmaterial hergestellt1. Chlorin E6 reichert sich in Tumorgeweben 20-mal stärker an als in gesunden Zellen. Wenn die Tumorzellen bestrahlt werden (mit monochromatischem Laserlicht mit einer Wellenlänge von 665 Nanometern – rotes Licht), wird die Energie des Laserlichts auf das Molekül Chlorin E6 übertragen.
Die absorbierte Energie wird auf Sauerstoffmoleküle in der Zelle übertragen, wodurch Sauerstoffradikale mit hochreaktiven einzelnen Elektronen entstehen. Diese Sauerstoffradikale sind hochreaktiv und reagieren mit biologischen Komponenten der Tumorzelle wie dem Zellkern, den Mitochondrien und der Zellmembran. Infolgedessen verliert die Tumorzelle ihre Funktion und Struktur und stirbt ab.
Umliegende gesunde Zellen, die kein Chlorin E6 angesammelt haben, bleiben von dem roten Laserlicht weitgehend unbeeinflusst.
Die Substanz wurde bereits erfolgreich in einer klinischen Studie der Phase IIb zur Behandlung des zentralen Bronchialkarzinoms getestet. In den vorliegenden Studien und Erfahrungen im Rahmen von Heilversuchen hat Chlorin E6 keine schwerwiegenden Nebenwirkungen gezeigt.
Andere photodynamische Therapiemethoden für Prostatakrebs
Der Tookad-Prozess
Eine andere photodynamische Therapiemethode für Prostatakrebs, die sogenannte Tookad-Methode, wird bereits seit einiger Zeit klinisch eingesetzt. Im Gegensatz zu dem Photosensibilisator Chlorin E6 reichert sich der im Tookad-Verfahren verwendete Photosensibilisator nicht stark selektiv in Tumorzellen an. Bei Tookad führt die Bestrahlung mit Laserlicht in erster Linie zu einer Blockade der Blutgefäße, die den Tumor versorgen. Bei Tookad-Verfahren werden also nicht einzelne Tumorzellen selektiv abgetötet, sondern ein Teil der Prostata vom Blutkreislauf abgeschnitten.
Für welche Prostatakrebspatienten ist die photodynamische Therapie besonders geeignet?
Im Gegensatz zu chirurgischen, chemotherapeutischen oder strahlentherapeutischen Verfahren stellt die PDT eine deutlich geringere Belastung für den Patienten dar.
Obwohl es bisher keine klinischen Studien gibt, die eindeutig zeigen, in welchen Fällen von Prostatakrebs die photodynamische Therapie besonders geeignet ist, kann man aus dem geringeren Nebenwirkungsprofil der PDT schließen, dass sie besonders für die Behandlung von lokalisiertem Prostatakrebs geeignet sein könnte, wenn der Patient Nebenwirkungen wie Impotenz und Inkontinenz vermeiden möchte.
Bei Tumoren, die kritische Strukturen wie den Blasenschließmuskel oder den Blasenboden infiltrieren, sollte die PDT ebenfalls in Betracht gezogen und gegen Alternativen wie IRE oder Elektrochemotherapie (ECT) abgewogen werden.
Die PDT stellt auch eine therapeutische Alternative für Patienten dar, die im schulmedizinischen Sinne als “austherapiert” gelten oder für Patienten, die konventionelle Therapien ablehnen.
Andere Krebsarten und Präkanzerosen, die mit photodynamischer Therapie behandelt werden
Neben der Behandlung von Prostatakrebs wird die PDT auch bei einer Reihe von anderen Krankheiten eingesetzt.
Die U.S. Food and Drug Administration (FDA) hat die photodynamische Therapie für die Behandlung der folgenden Erkrankungen zugelassen:
- Aktinische Keratose
- Fortgeschrittenes kutanes T-Zell-Lymphom
- Barrett-Ösophagus
- Basalzellkarzinom der Haut
- Speiseröhrenkrebs
- Nicht-kleinzelliger Lungenkrebs
- Plattenepithelkarzinom der Haut (Stadium 0)
Die PDT wird auch zur Linderung von Symptomen eingesetzt, die durch die folgenden Krebsarten verursacht werden (palliativ, nicht kurativ):
- Speiseröhrenkrebs, wenn er die Speiseröhre blockiert
- Nicht-kleinzelliger Lungenkrebs, wenn er die Atemwege blockiert
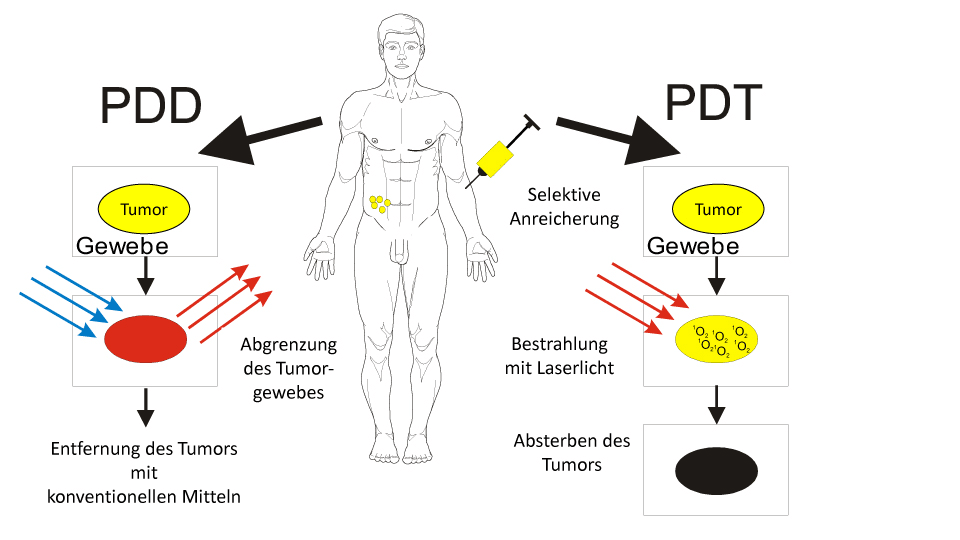
Die photodynamische Therapie (PDT) ist auch mit Chlorin E6 möglich (rechte Seite der Abbildung). Drei Stunden nach der Injektion von Ce6 haben die Tumorzellen die Substanz aufgenommen. Die Bestrahlung mit speziellem Laserlicht löst in den Tumoren eine chemische Reaktion aus, bei der Singulett-Sauerstoff entsteht.
Häufig gestellte Fragen
Ja, die photodynamische Therapie kann für ausgewählte Prostatatumoren in Betracht gezogen werden. Sie zielt auf Prostatakrebszellen ab, die größere Mengen des Photosensibilisators aufnehmen und auf Lichtaktivierung reagieren. Die MRT-Bildgebung und die klinische Beurteilung werden verwendet, um festzustellen, ob die PDT für einen individuellen Fall geeignet ist.
Die Genesung verläuft in der Regel schnell, da die PDT nicht thermisch wirkt und das umliegende Gewebe weitgehend schont. Die meisten Patienten kehren innerhalb weniger Tage zu ihren normalen täglichen Aktivitäten zurück. Vorübergehende lokale Auswirkungen wie Schwellungen, Beschwerden beim Wasserlassen oder Unwohlsein können auftreten, während das behandelte Gewebe heilt.
Die PDT ist so konzipiert, dass Nerven, Gefäße und Bindegewebe geschont werden, indem Hitze oder eine chirurgische Entfernung vermieden werden. Dieser Ansatz zielt darauf ab, die Kontinenz und die erektile Funktion so weit wie möglich zu erhalten. Die funktionellen Ergebnisse hängen von der Lage des Tumors und dem Ausmaß der Behandlung ab.
Die PDT kann in Betracht gezogen werden, wenn sich ein Tumor in der Nähe empfindlicher Strukturen befindet oder wenn ein Patient einen nicht-thermischen, minimal-invasiven Ansatz bevorzugt. Die Wahl zwischen PDT, IRE oder ECT hängt von der Tumorgröße, den MRT-Befunden und den individuellen Behandlungszielen ab.
Photosensibilisatoren können die Empfindlichkeit gegenüber hellem Licht vorübergehend erhöhen. Den Patienten wird geraten, direktes Sonnenlicht und starke Innenbeleuchtung für eine kurze Zeit nach der Behandlung zu vermeiden. Ihr Behandlungsteam wird Ihnen je nach verwendetem Photosensibilisator spezifische Ratschläge geben.

